ここでは、性ステロイドホルモンである、アンドロゲンについて解説していきます。
アンドロゲンの種類
アンドロゲンは、男性ホルモンまたは雄性ホルモンと呼ばれ、コレステロールから作られる性ステロイドホルモンのひとつです。
性ステロイドホルモンとは、精巣や卵巣などの主に性腺から分泌されるステロイドホルモンのことで、性ホルモンや性腺ホルモンとも呼ばれ、胎盤や副腎からも分泌されます。
アンドロゲン(男性ホルモン)
・テストステロン:男性の精巣で作られる主要なアンドロゲン
・ジヒドロテストステロン(DHT):末梢組織で合成される
・デヒドロエピアンドロステロン(DHEA):副腎・性腺で作られ、
活性はテストステロンの1/5程度
・アンドロステロン:副腎や性腺で作られ、活性はテストステロンの1/7
程度という弱いアンドロゲン
・アンドロステンジオン:副腎皮質や性腺で作られる性ホルモンの前駆体
・アンドロステンジオール:副腎皮質や性腺で作られる性ホルモンの前駆体
アンドロゲンには複数の種類があり、その中で全体の95%ほどを占めるのがテストステロンであり、主に男性の精巣のライディッヒ細胞で盛んに合成されます。
血中に放出されたテストステロンは、精巣や前立腺、外陰部、肝臓、肺、脳、皮膚、毛包など身体の末梢組織においてDHTに変換され、強い生理作用を発揮します。
DHTは、アンドロゲン受容体の結合能や、DHT-AR複合体のDNAに対する結合能が強く、アンドロゲンの中で最も生理活性が強くなっています。
副腎皮質の網状層では、DHEAやアンドロステンジオンなどの副腎アンドロゲンが合成され、これらの生理活性は弱いものの、女性においては主要なアンドロゲンになります。
アンドロゲンとしての生理活性の強さは、DHT:テストステロン:アンドロステンジオン:DHEA=60:20:2:1となっています。
アンドロゲンの作用
アンドロゲンが及ぼす作用は多岐に渡り、「男性ホルモン」と呼ばれる通り、心身ともに男性的な特徴を促し、その状態を維持するホルモンです。
アンドロゲンの作用
・骨格筋の発達促進
・骨形成の促進
・陰毛、わき毛、ヒゲ、体毛の硬毛化
・前頭部、後頭部の頭髪の軟毛化
・声帯の成長と声の低音化
・皮脂腺の発達、皮脂の分泌
・陰茎、陰嚢の発達、精子形成促進
・輸精管、前立腺、精嚢、カウパー腺の維持
・造血作用
・内臓脂肪の抑制
・性的欲求の増加
・闘争本能の向上
・判断力、記憶力、集中力の向上
・脳の男性化(胎児期)
・外性器、内性器の分化(胎児期)
アンドロゲンは、思春期になると男性で分泌が急上昇し、第二次性徴の特徴である、筋肉質な体、声変わり、わき毛やヒゲの発毛、陰茎の発達、性欲の増加などの変化が現れます。
これらの男性的な外見的特徴は、未成熟な子供の身体から、成熟した大人の身体に変化したことを意味し、異性に対し、自身の身体が生殖可能であることを示します。
また女性でも、思春期において副腎皮質から副腎アンドロゲンが分泌され、末梢組織においてテストステロンやDHTに変換されることで、わき毛や陰毛の硬毛化が見られます。
アンドロゲンの作用の中でも、わき毛やヒゲ、体毛の硬毛化や、皮脂の分泌、陰茎の発達、前立腺の維持などは、生理活性の強いDHTの作用が主です。
また、女性においても、テストステロンが高い方は活動的、積極性な傾向が見られ、肉体的にも筋肉がつきやすく、脂肪が減少するなどの効果をもたらします。
思春期におけるホルモンの分泌
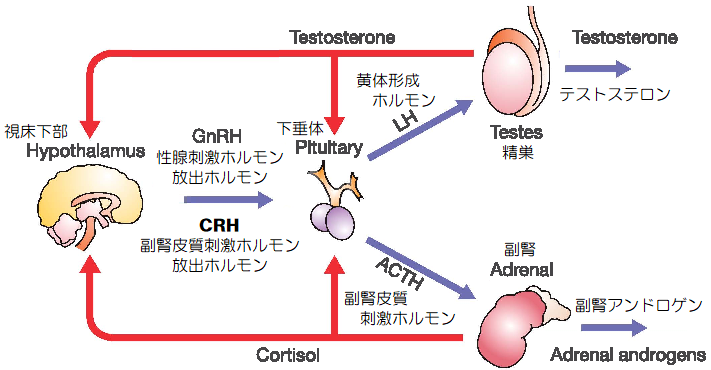
ヒトは、思春期が近づくと視床下部から副腎皮質刺激ホルモン放出ホルモン(CRH)が分泌され、下垂体前葉からは副腎皮質刺激ホルモン(ACTH)が分泌され始めます。
そして、ACTHを受けて、男女とも副腎皮質において副腎アンドロゲンが生成されますが、女子の方が分泌が早く始まるため、思春期では男子に比べて心身共に早熟になります。
 ▲テストステロンの合成経路(引用:University of Essex/改)
▲テストステロンの合成経路(引用:University of Essex/改)
その後、男女とも視床下部から性腺刺激ホルモン放出ホルモン(GnRH)が分泌され始め、それを受けた下垂体前葉から黄体形成ホルモン(LH)が放出されます。
黄体形成ホルモンは、男性の精巣のライディッヒ細胞において、血中のLDLコレステロールからさまざまな酵素の触媒を経て、テストステロンの合成を促します。
男性では、一日7mgのアンドロゲンが生成され、その95%が精巣で作られるテストステロンであり、残りの5%が副腎皮質で作られる副腎アンドロゲンになります。
一方、女性は男性の1/20程度である0.3mgのアンドロゲンを生成し、25%が卵巣から、25%が副腎から、残りの50%が脂肪や筋肉でアンドロステンジオンなどから生成されます。
血中テストステロンの状態
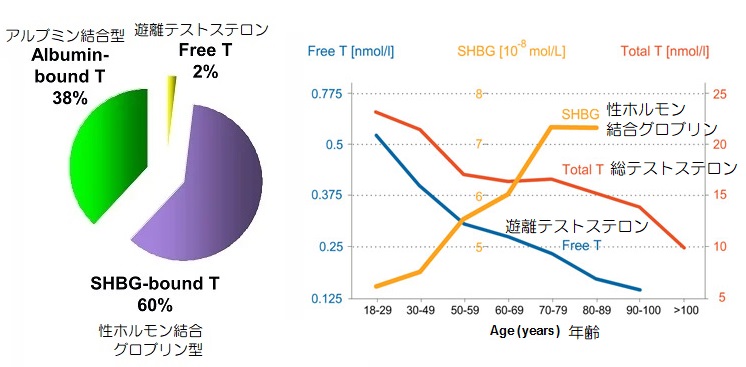
血液中に放出されたテストステロンは、主に性ホルモン結合グロブリン(SHBG)やアルブミンというタンパク質と結合して存在しています。
血中のテストステロン
・性ホルモン結合グロブリン結合テストステロン:60%
・アルブミン結合テストステロン:38%
・遊離テストステロン:2%
 ▲血液中のテストステロンの状態(引用:excelmale、Advanced Healthcare)
▲血液中のテストステロンの状態(引用:excelmale、Advanced Healthcare)
血中のテストステロンの98%が、SHBGかアルブミンに結合している非活性型であり、活性型の遊離(フリー)テストステロンは僅か2%にすぎません。
SHBGやアルブミンと結合しているテストステロンは分子量が大きいため、標的器官の細胞膜を通過できず、生理作用を発揮できません。
しかし、遊離テストステロンは分子量が小さいため、そのまま細胞膜を通り、細胞内の5αリダクターゼによりDHTに変換されたり、またテストステロンのままアンドロゲン受容体に結合します。
その複合体が転写因子としてDNAに働きかけ、タンパク質の合成を通して、第二次性徴におけるさまざまな生理作用を発揮します。
また、副腎アンドロゲンであるDHEAは、99%が硫酸化されたDHEA-Sという状態で存在し、末梢組織において、テストステロンやDHTに変換されて作用します。
末梢組織ではアロマターゼを発現している器官もあり、アンドロゲンの0.1%ほどはエストラジオールに変換されてエストロゲン受容体に結合し、生理作用を発揮します。
アンドロゲン分泌量の生涯の変化
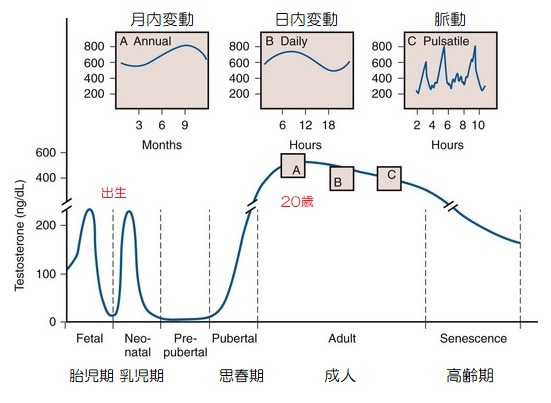
アンドロゲンの分泌は、基本的に思春期に急増しますが、母胎内にいる胎児期、出生直後の乳児期などにも急増し、一生涯でその分泌量が変化します。
 ▲男性のテストステロン値の生涯変動(引用:University Park Press)
▲男性のテストステロン値の生涯変動(引用:University Park Press)
胎児期では、男児女児とも妊娠6~24週頃にアンドロゲンの分泌が極端に増えるアンドロゲンシャワーが起き、脳においてエストロゲンに変換されて、脳の男性化を促します。
また、出生後1~3ヶ月にもアンドロゲンの分泌が急増し、男児にとってこの期間は将来の精子形成に重要であると言われます。
その後、幼少期は分泌がほとんどなくなり、思春期を迎えると、男子では11歳くらいで精巣が肥大して、アンドロゲンの分泌が上昇し始め、第二次性徴が起こります。
アンドロゲンの分泌は男女とも20歳頃がピークになり、加齢とともにライディッヒ細胞の減少と、視床下部でのGnRHの分泌量の減少により総テストステロンは低下します。
それと同時に、加齢と共にSHBGの結合能が増加することで、血中の遊離テストステロンは総テストステロン以上に減少し、60~70歳では最盛期の半分になります。
男女ともアンドロゲン減少は女性のエストロゲンほど急激ではないものの、男性でも更年期障害であるLOH症候群(加齢男性性腺機能症候群)を発症し、疲労感、やる気、性欲の低下などが見られる方もいます。
また、アンドロゲンはエストロゲンと同じように、月内、日内にも変動があり、運動やストレス、性交渉、社会生活などさまざまな要因で常に変化します。
日内では、最も分泌が高まるのが就寝中の深夜から明け方にかけてで、身体が活発に動くように体を準備させ、午後から夜にかけては分泌が低下していきます。
精巣とは
それでは、アンドロゲンを分泌する男性の精巣と、精巣中のライディッヒ細胞、セルトリ細胞について軽く解説します。
 ▲精巣のようす
▲精巣のようす
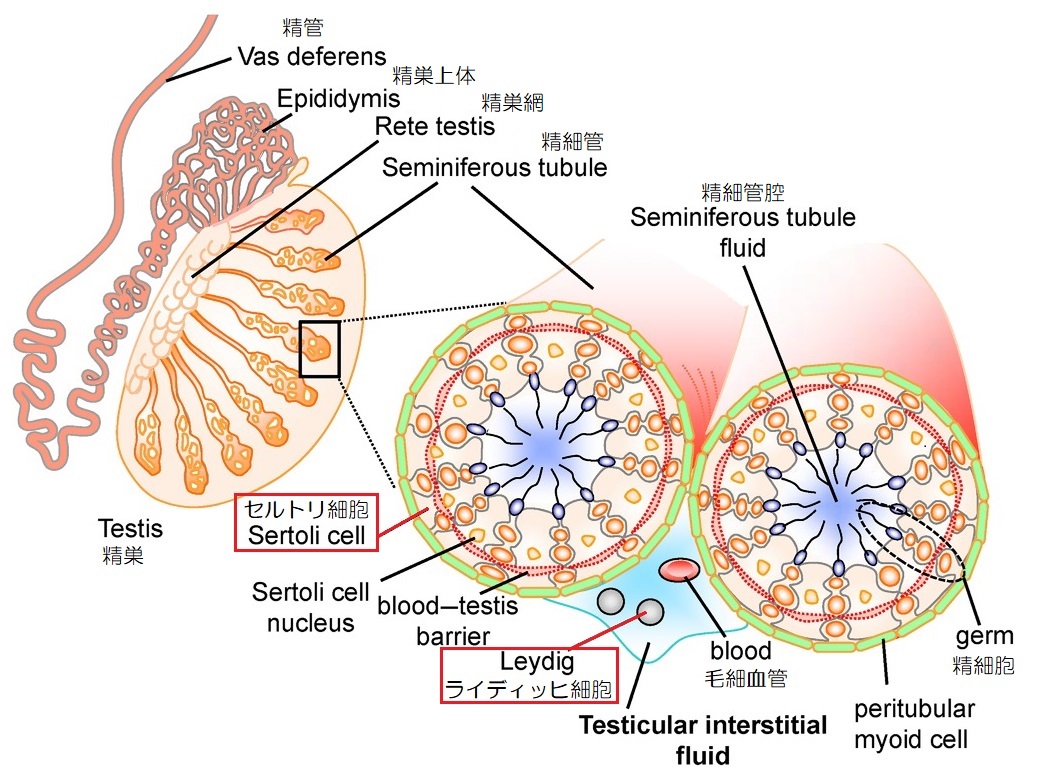
男性の精巣は、陰茎の下方に垂れ下がる精嚢の中に2つあり、アンドロゲンの分泌という「内分泌器官」と、精子の生成という「生殖器官」の2つの役割を果たします。
精巣内には精細管と呼ばれる管が無数にあり、その内側の壁にはセルトリ細胞と精祖細胞が並んでいて、内側の管に向かって精子をつくり、精巣上体へと送り出していきます。
精細管の間には、毛細血管とライディッヒ細胞が存在し、テストステロンはライディッヒ細胞において生成、分泌されます。
そして、分泌されたテストステロンと、視床下部から分泌される卵胞刺激ホルモン(FSH)の作用により、セルトリ細胞において精子が形成されていくのです。
ライディッヒ細胞
ライディッヒ細胞は、精巣内の精細管近くにある細胞で、主にテストステロンを産生する細胞です。
ライディッヒ細胞は滑面小胞体が多く存在し、思春期までは活動を停止していて、思春期になると下垂体からの性腺刺激ホルモンにより活動を始め、そこから一生涯働き続けます。
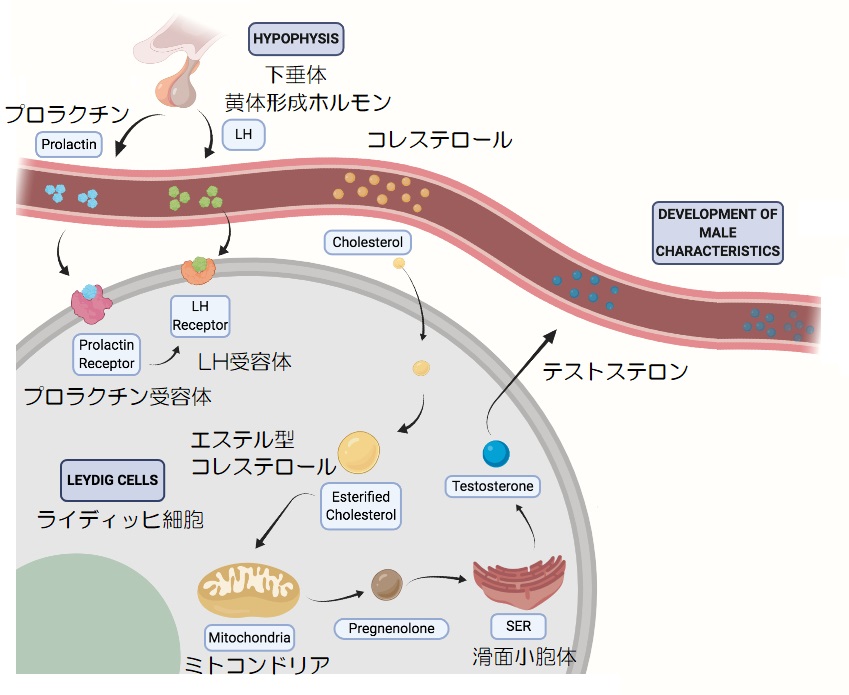 ▲ライディッヒ細胞でのテストステロン合成
▲ライディッヒ細胞でのテストステロン合成
まず、下垂体前葉から放出される黄体形成ホルモン(LH)の作用により、血中から取り込んだLDLコレステロールをミトコンドリアの内膜へ輸送させます。
ミトコンドリア内膜に入ったコレステロールは、P450scc(コレステロール側鎖切断酵素)の作用で、プレグネノロンに合成され、滑面小胞体に送られます。
滑面小胞体で、P450c17、17β-HSD、3βーHSDの酵素の作用で、17αヒドロキシプレグネノロン→DHEA→アンドロステンジオール→テストステロンと合成され、血中に放出されます。
また、卵胞刺激ホルモン(FSH)やプロラクチン(PRL)の作用によりLH受容体の合成を促し、黄体形成ホルモン(LH)の感受性が上がることで、テストステロンの合成を促進させます。
一方、テストステロンに伴って産生される活性酸素は、ステロイド産生経路に損傷を与え、加齢とともにテストステロンの減少の原因になっていると言われています。
そして、ライディッヒ細胞でのテストステロンの合成をできるだけ止めることで、その老化が抑えられる可能性があると言われます。
セルトリ細胞
セルトリ細胞は、精細管の内側にあり、さまざまな分化途中の精細胞と接触していて、精子の形成を補助する働きがあります。
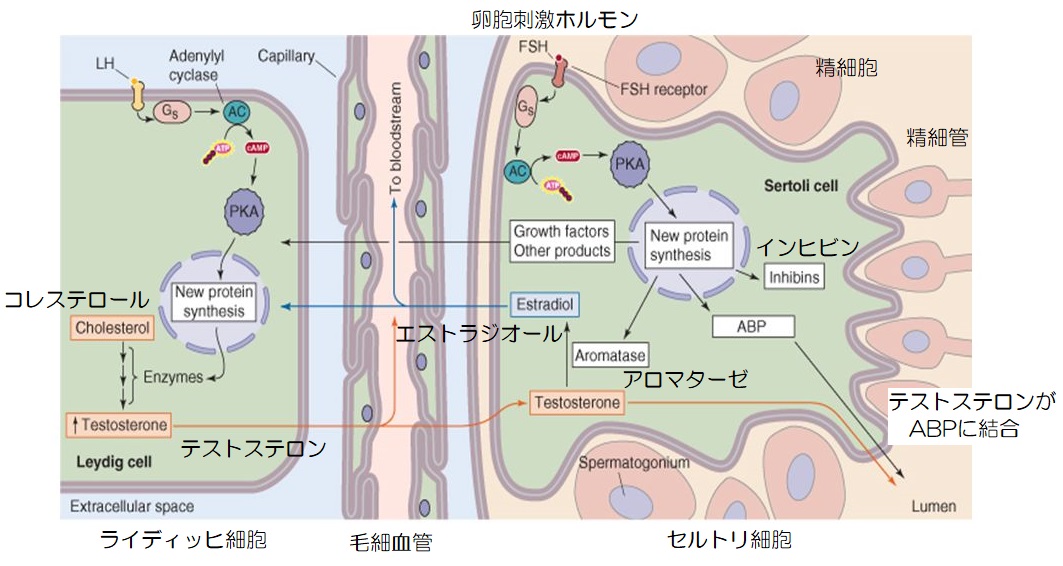 ▲ライディッヒ細胞とセルトリ細胞(引用:Windsor university school/改)
▲ライディッヒ細胞とセルトリ細胞(引用:Windsor university school/改)
セルトリ細胞では、ライディッヒ細胞で生成されたテストステロンと、下垂体前葉から分泌された卵胞刺激ホルモン(FSH)の作用により精子が生成されます。
FSHは、テストステロンをアンドロゲン結合タンパク質(ABP)と結合させることで、テストステロンを高濃度に濃縮し、分化途中の精細胞を維持する働きがあります。
また、テストステロンは、精子の余分な細胞膜や細胞小器官を除去して、動きやすくすることで、卵子の下に到達しやすくさせる働きがあります。
また、セルトリ細胞はアロマターゼを発現し、テストステロンからエストラジオールを合成することで、ライディッヒ細胞のタンパク質発現を促します。