ここでは、性ステロイドホルモンであるエストロゲンについて解説します。
女性ホルモンの種類
女性ホルモンである「エストロゲン」や「プロゲステロン」は、コレステロールから作られる性ステロイドホルモンのひとつです。
「女性ホルモン」と呼ばれる通り、女性は特にこれらのホルモンの分泌が多いのが特徴ですが、男性にも分泌されていて、精子の形成や骨量の維持など重要な働きをしています。
女性ホルモン
エストロゲン(卵胞ホルモン)
・エストロン(E1):脂肪細胞により生成される
・エストラジオール(E2):卵胞の顆粒膜細胞や黄体で生成される
・エストリオール(E3):胎児の副腎や胎盤で生成される
プロゲステロン(黄体ホルモン):黄体で生成される
エストロゲンは主に女性の卵巣にある卵胞の部分で産生されるため「卵胞ホルモン」とも呼ばれ、排卵後の黄体、妊娠時の胎盤でも産生され、上記の3種類があります。
一方、プロゲステロンは、排卵後の卵胞が変化した黄体で産生されるため「黄体ホルモン」とも呼ばれ、妊娠時の胎盤からも生成される単一の化合物です。
エストロゲンの中でも主要なエストロゲンがエストラジオール(E2)で、性成熟期の女性ではエストロゲン中の約60%を占め、卵胞の顆粒膜細胞と黄体細胞で生成されます。
エストロン(E1)は、脂肪組織に含まれるアロマターゼによりアンドロステンジオンから合成され、一部は卵巣でも生成され、閉経後の女性の主要なエストロゲンになります。
エストリオール(E3)は、女性の妊娠時に胎児の副腎と胎盤で産生・分泌され、大半は母体の尿中に排出され、3つの中では最も活性が弱いエストロゲンです。
エストロゲンとしての生理活性の強さは、エストラジオール:エストロン:エストリオール=10:5:1で、エストラジオールが最も活性が強くなっています。
男性においても、皮膚や脳、毛包などの末梢組織では酵素のアロマターゼが発現していて、血中のテストステロンからエストラジオールに変換されています。
エストロゲンの作用
エストロゲンは、女性ホルモンと呼ばれる通り、心身ともに女性的な特徴に変化させ、妊娠や育児のための準備を行うホルモンで、下記のような作用があります。
エストロゲンの作用(女性のみ)
・乳管の発育
・乳管上皮の増殖、肥厚(妊娠時)
・乳汁分泌の抑制(妊娠時)
・子宮内膜の増殖、肥厚
・子宮筋の発育、増大(妊娠期)
・頸管粘液の分泌、粘稠度の低下
・膣粘膜の角化、肥厚
・卵胞や卵子の成熟
・初潮の促進
・性欲の増大
エストロゲンの作用(男女とも)
・骨吸収の抑制
・骨端線の閉鎖(思春期)
・コラーゲンの合成促進
・皮下脂肪の増大
・皮脂分泌の抑制
・血管の拡張、抗動脈硬化
・血液凝固因子の産生促進
・HDLコレステロールの上昇、LDLコレステロールの低下
・基礎体温の低下
・頭髪の毛周期伸長、頭髪にツヤをもたらす
・体毛の毛周期短縮
エストロゲンは思春期になると女性で分泌が急上昇し、女性の第二次性徴の特徴である、丸みを帯びた体つき、乳房の発達、初潮などが現れ、月経周期が始まります。
エストロゲンは子宮内膜を増殖、乳管を発達、脂肪を蓄積させることで、プロゲステロンと協調して、子供を産み、育てるための環境を整えます。
また、骨を丈夫にし、コラーゲンの合成を促進し、血管の拡張やLDLコレステロールの低下作用などもあり、女性にとって若さと健康をもたらします。
そして、一般的に「髪にツヤを出す」と言われていますが、その根拠は不明です。また、体毛の毛周期を短くすることにより、全身の体毛を薄くする作用があります。
また、男性にとってもエストロゲンは重要なホルモンで、精子の形成、骨量の維持、骨端性の閉鎖、毛髪の養毛などにも関わっています。
プロゲステロンとは
プロゲステロンは、排卵後の卵胞が変化した黄体細胞や、一部は卵胞の顆粒膜細胞で生成され、エストロゲンと協調することで、妊娠や出産に備えます。
プロゲステロンの作用
・乳腺の発育
・乳腺腺房の増殖(妊娠時)
・乳汁分泌の抑制(妊娠時)
・子宮内膜の増殖抑制と充実
・子宮筋の収縮抑制と充実(妊娠期)
・子宮筋層内の毛細血管の繫茂(妊娠時)
・頸管粘膜の分泌抑制、粘稠度上昇
・膣粘膜の菲薄化
・胎盤の維持
・基礎体温の上昇
エストロゲンは子宮内膜を増殖、頸管粘膜を分泌、基礎体温を低下させましたが、プロゲステロンは逆に子宮内膜の増殖を抑制、頸管粘膜の分泌を抑制、基礎体温を上昇させます。
このように、エストロゲンとプロゲステロンは、子宮と膣、体温において互いに反対の作用を示し、この二つのホルモンのバランスが重要なことが分かります。
一方、エストロゲンは乳管を発達、プロゲステロンは乳腺の発育させる作用があり、乳腺に対しては互いに強調して働くため、両方の分泌が増える黄体期では乳房が張ります。
そして、エストロゲンとプロゲステロンのこの拮抗バランスが崩れ、エストロゲンが過剰になると、「アンオポーズドエストロゲン」と呼ばれ、子宮体癌のリスクとなります。
ホルモン分泌と月経周期
エストロゲンとプロゲステロンの分泌を制御しているのは、視床下部の性腺刺激ホルモン放出ホルモン(GnRH)と下垂体の卵胞刺激ホルモン(FSH)と黄体形成ホルモン(LH)です。
 ▲女性の月経周期と女性ホルモン値の変化(引用:Encyclopedia Britannica/改)
▲女性の月経周期と女性ホルモン値の変化(引用:Encyclopedia Britannica/改)
月経開始から、排卵前を卵胞期、排卵後を黄体期と呼び、卵胞期は視床下部のGnRHにより、下垂体からFSHが分泌され、卵胞においてエストロゲンの分泌を促します。
エストロゲンは卵胞の発育、子宮内膜の増殖を促すと共に、その濃度が一定を超えると、正のフィードバックによりLHが一過性に急増するLHサージが引き起こされます。
すると排卵が誘発され、排卵後の卵胞の顆粒膜細胞と莢膜細胞が黄体細胞に変化し、LHの作用により、黄体からプロゲステロンとエストロゲンの分泌が始まります。
プロゲステロンとエストロゲンは、協調して子宮内膜を着床に適した状態にし、視床下部のGnRHの分泌を抑制しますが、受精が成立しないと、両ホルモンは減少します。
すると、視床下部への負のフィードバックが解除され、下垂体からFSHが分泌し始めて、子宮内膜が剥がれ落ち、月経が引き起こされるのです。
年齢による女性ホルモン値の変動
女性ホルモンであるエストロゲンとプロゲステロンは、生まれてからずっと同じ分泌量を保っているのではなく、男性のアンドロゲンと同じように一生の内に大きく変化します。
元々、女児は出生時、卵巣内に100万ほどの原子卵胞が存在していて、思春期を迎えるとFSHの分泌増加により卵胞が成長し始めます。
すると、成長した卵胞の顆粒膜細胞において、エストロゲンの生成が急増し、これが全身に作用することで第二次性徴を迎えます。
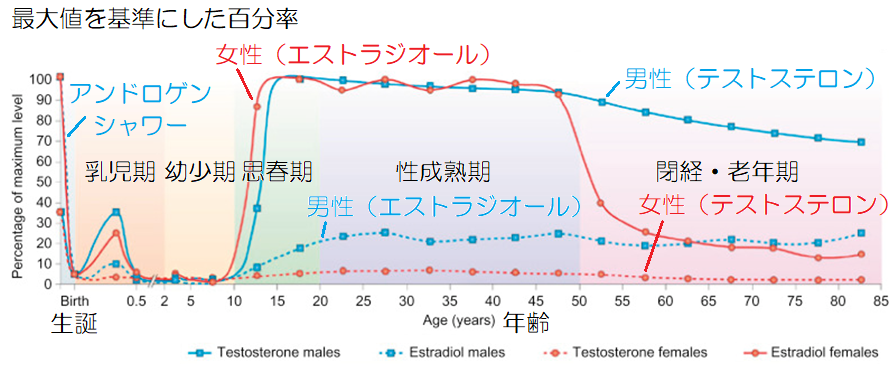 ▲年齢による男女の性ホルモン分泌の変化(引用:Nature Reviews/改)
▲年齢による男女の性ホルモン分泌の変化(引用:Nature Reviews/改)
迎えた性成熟期においては、子供を産み育てる準備をするため、エストロゲンとプロゲステロンが子宮内膜の発達や剥離に関わり、30~40年ほど分泌が続きます。
エストロゲンは「美のホルモン」と呼ばれる通り、この時期の女性は肌の張り、髪のツヤが良くなり、多くの異性の目を引き付けることで、優秀な遺伝子を持つ相手を選択します。
その後、45~50歳くらいになると、正常な機能を持つ卵胞が徐々に減少し、月経周期が不規則になり、無排卵周期を繰り返し、遂には卵胞が消失して閉経に至ります。
すると、エストロゲンの分泌が極端に低下し、肌の張り、髪のツヤがなくなることで、生殖行為が不可能な証となり、男性の視線を集められなくなってしまいす。
更年期を迎えると、副腎皮質から分泌されるアンドロゲンが、脂肪組織のアロマターゼによりエストロンに変換され、これが女性の主要なエストロゲンに置き換わります。
それでも、下垂体はエストロゲンの分泌を促そうとFSHやLHを過剰に分泌しますが、これが自律神経中枢に影響し、ほてりや動悸、不眠、頭痛などの更年期障害が現れます。
このように、エストロゲンやプロゲステロンは、子供を産み育てるためのホルモンですから、女性の性成熟期においてのみ分泌が急増する期間限定のホルモンなのです。
卵巣について
女性の卵巣は子宮の両側に2つあり、卵子を生成・成熟させて排卵する「生殖器官」であるとともに、性ホルモンを分泌する「内分泌器官」でもあります。
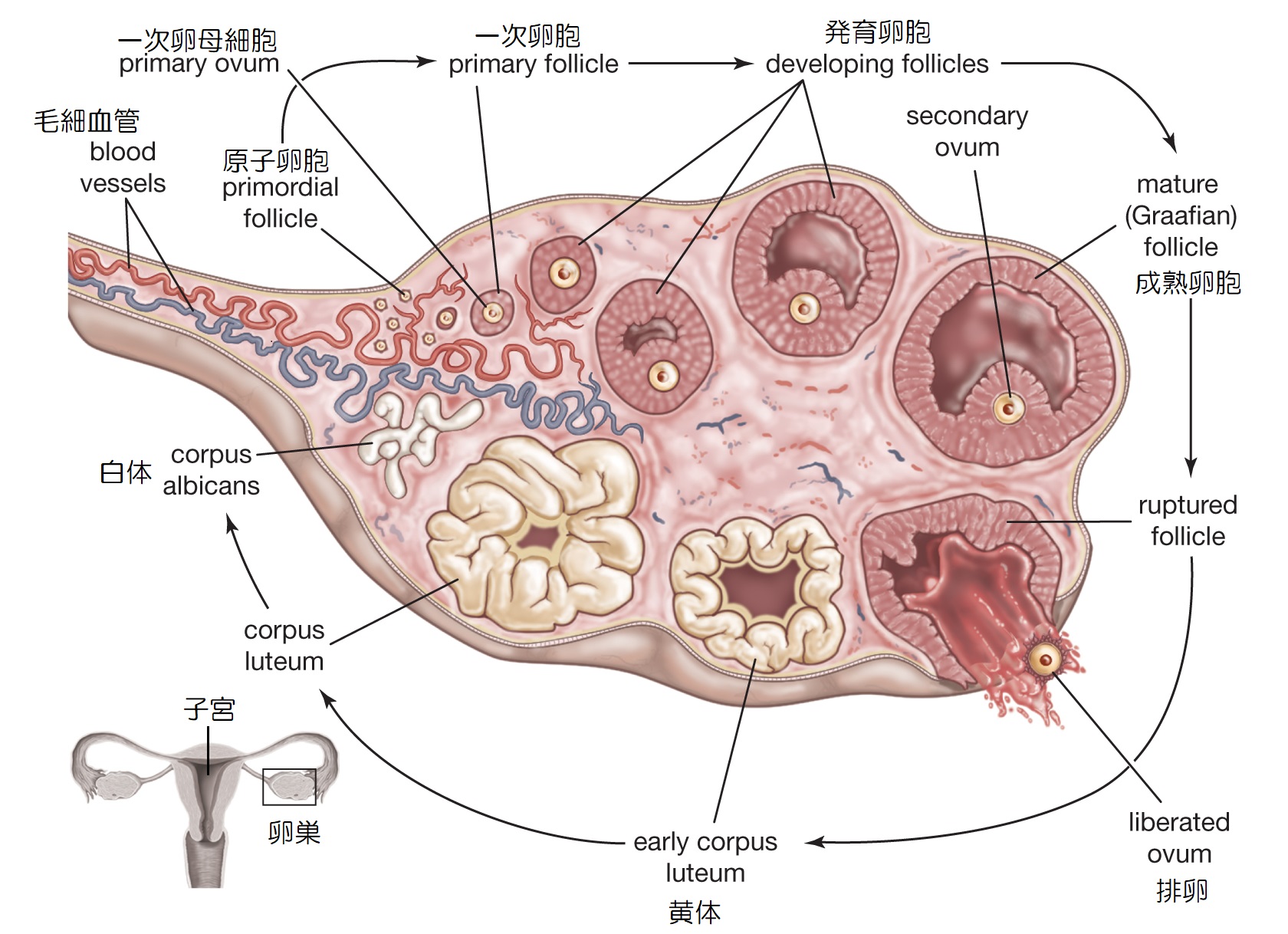 ▲卵巣と卵胞の発育(引用:Encyclopedia Britannica/改)
▲卵巣と卵胞の発育(引用:Encyclopedia Britannica/改)
卵子を包んでいるのが卵胞(濾胞)であり、卵胞は卵巣内で徐々に発育し、原子卵胞、発育卵胞(一次卵胞、二次卵胞)、成熟卵胞、閉鎖卵胞などと、その名称を変えます。
原子卵胞は15~20個同時に発達しますが、その中で成熟卵胞になるのは一つのみで、残りは途中で閉鎖卵胞になります。
下垂体からLHの分泌が急増するLHサージが起きると、成熟卵胞は卵巣表面に突出して破裂し、内部の卵子、卵胞液、顆粒膜細胞などを放出する排卵が起こります。
残された顆粒膜細胞と莢膜細胞は黄体細胞に変化し、プロゲステロンとエストロゲンを分泌しますが、受精しなった場合は排卵後14日ほどで白体に変化します。
莢膜細胞
卵胞は、外側の莢膜細胞と内側の顆粒膜細胞、卵胞腔、卵子を囲む卵丘細胞、そして卵子からなり、莢膜細胞でアンドロゲンが、顆粒膜細胞でエストロゲンが生成されます。
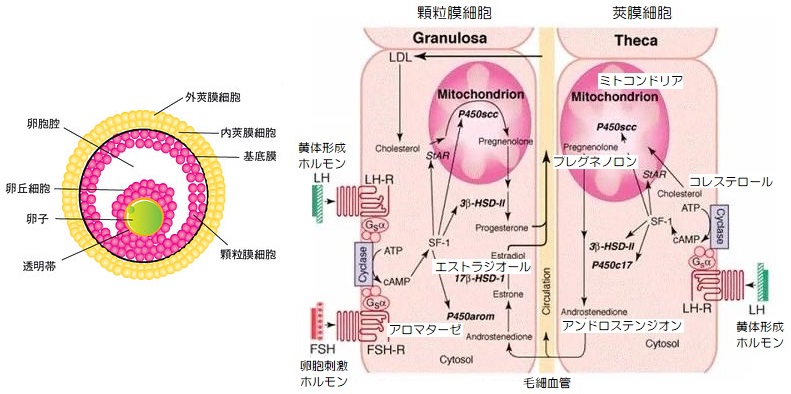 ▲顆粒膜細胞と莢膜細胞によるエストロゲン生成(引用:The McGraw-Hill/改)
▲顆粒膜細胞と莢膜細胞によるエストロゲン生成(引用:The McGraw-Hill/改)
莢膜細胞では、下垂体前葉から放出されたLHが細胞膜のLH受容体に結合し、StARが発現することで、血中から取り込んだコレステロールをミトコンドリア内に誘導します。
ミトコンドリアにおいてP450scc(コレステロール側鎖切断酵素)により、プレグネノロンに変換され、滑面小胞体に送られます。
滑面小胞体において、3βHSDとP450c17の酵素により、アンドロステンジオンやテストステロンに変換されてから、一部は血中へ放出され、残りは顆粒膜細胞へ送られます。
顆粒膜細胞
顆粒膜細胞では、夾膜細胞で作られたアンドロステンジオンやテストステロンといった男性ホルモンから、エストラジオールが生成され、一部はプロゲステロンも生成します。
下垂体前葉から放出されたFSHは、顆粒膜細胞の受容体に結合し、P450arom(アロマターゼ)を活性化させ、アンドロステンジオンやテストステロンをエストラジオールへ変換します。
生成されたエストラジオールは血中へ放出され、子宮内膜の発育など全身に作用するとともに、顆粒膜細胞自身にも作用し、FSH受容体の発現を促します。
顆粒膜細胞のFSH受容体が増えることで、さらにアロマターゼの活性化が促され、エストラジオールの分泌が加速度的に増えていきます。
また、下垂体から分泌されたLHは、顆粒膜細胞のLH受容体に作用し、コレステロールからプロゲステロンをわずかに生成し、血中へ放出させます。
また、排卵期になると、LHサージが起き、莢膜細胞と顆粒膜細胞でP450sccの活性が高まることで、プロゲステロンの産生が増加し、エストロゲンの産生が減少します。
黄体細胞
排卵後の卵胞は、残された莢膜細胞と顆粒膜細胞が黄体細胞に変化し、下垂体のLHの作用により、黄体内で毛細血管が新生され、コレステロールの流入が増えます。
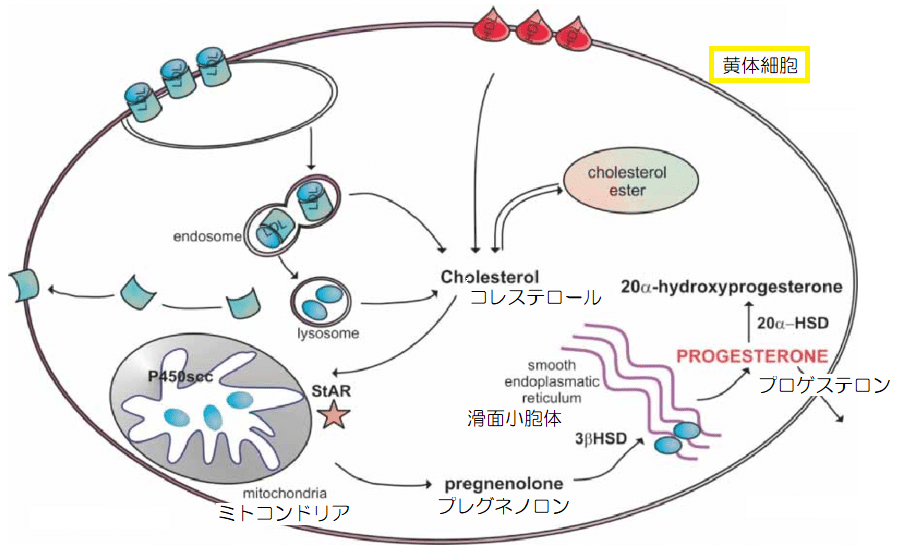 ▲黄体細胞によるプロゲステロンの生成(引用:University of Rijeka/改)
▲黄体細胞によるプロゲステロンの生成(引用:University of Rijeka/改)
そして、同じようにLHの作用により、StARが促されて、コレステロールがミトコンドリア内に誘導され、P450sccによりプレグネノロンが作られます。
その後、滑面小胞体に送られますが、黄体細胞では3β-HSDの活性が高まっていて、プレグネノロンからプロゲステロンが多く生成されます。
また、P450c17の活性によって、卵胞期ほどではないものの、プレグネノロンからエストロゲンも合成され、分泌が増えます。